Nos últimos cinco anos, os planos de saúde realizaram cerca de 23 vezes mais cirurgias bariátricas em adolescentes de 14 a 18 anos do que o Sistema Único de Saúde (SUS), segundo levantamento inédito do Estadão. Entre 2020 e 2024, foram 1.772 procedimentos na rede privada, contra apenas 78 na pública.
Desde 2013 está prevista a possibilidade de pacientes com mais de 16 anos realizarem a cirurgia bariátrica tanto na rede pública como no sistema privado de saúde. Em maio de 2025, o Conselho Federal de Medicina (CFM) recomendou reduzir a idade mínima para 14 anos, desde que o adolescente apresente obesidade grave associada a riscos clínicos relevantes.
Antes da mudança, no entanto, já havia casos esporádicos de procedimentos realizados em pacientes dessa faixa etária, após os pais recorrerem à Justiça com orientação médica devido à gravidade do quadro. Por isso, a Agência Nacional de Saúde Suplementar (ANS) forneceu à reportagem dados referentes a esse grupo.
Os dados de bariátricas por idade no SUS foram obtidos junto ao Ministério da Saúde via Lei de Acesso à Informação (LAI). Eles mostram que, em um período de quase 10 anos, entre janeiro de 2015 e junho de 2025, a realização dessa cirurgia em adolescentes ainda é extremamente rara no sistema público, mesmo para aqueles com 16 anos ou mais.
Em todo o período, foram feitos 196 procedimentos do tipo em pacientes de até 17 anos, e 245 naqueles com 18 anos completos. Considerando todas as faixas etárias, o SUS realizou 88.410 bariátricas. Adolescentes representam apenas 0,5% dos pacientes.
Diante da dificuldade de acesso pelo SUS, secretarias municipais e estaduais têm realizado mutirões de cirurgias bariátricas, tanto em adolescentes quanto em adultos, com recursos próprios — às vezes provenientes de emendas parlamentares. Esses dados nem sempre são contabilizados pelo Ministério — daí por que os dados oficiais podem divergir um pouco dos observados pelos cirurgiões.
Especialistas em obesidade ouvidos pelo Estadão reconhecem que é natural não termos números elevados desse tipo de cirurgia entre os mais novos, já que a indicação é restrita a casos mais graves da doença. Ainda assim, eles não imaginavam que os procedimentos fossem tão esporádicos.
“Tem muito paciente grave com indicação cirúrgica. Com certeza, muitos não conseguem realizar (o procedimento)”, diz o endocrinologista pediátrico Felipe Eduardo Alves, do Instituto da Criança e do Adolescente (ICr) do Hospital das Clínicas da USP. “A obesidade vem crescendo cada vez mais em prevalência”, acrescenta.
Os especialistas ainda notam que o correto seria o SUS registrar mais bariátricas do que a rede privada — afinal, estima-se que de 70% a 80% da população brasileira dependa exclusivamente do sistema público de saúde.

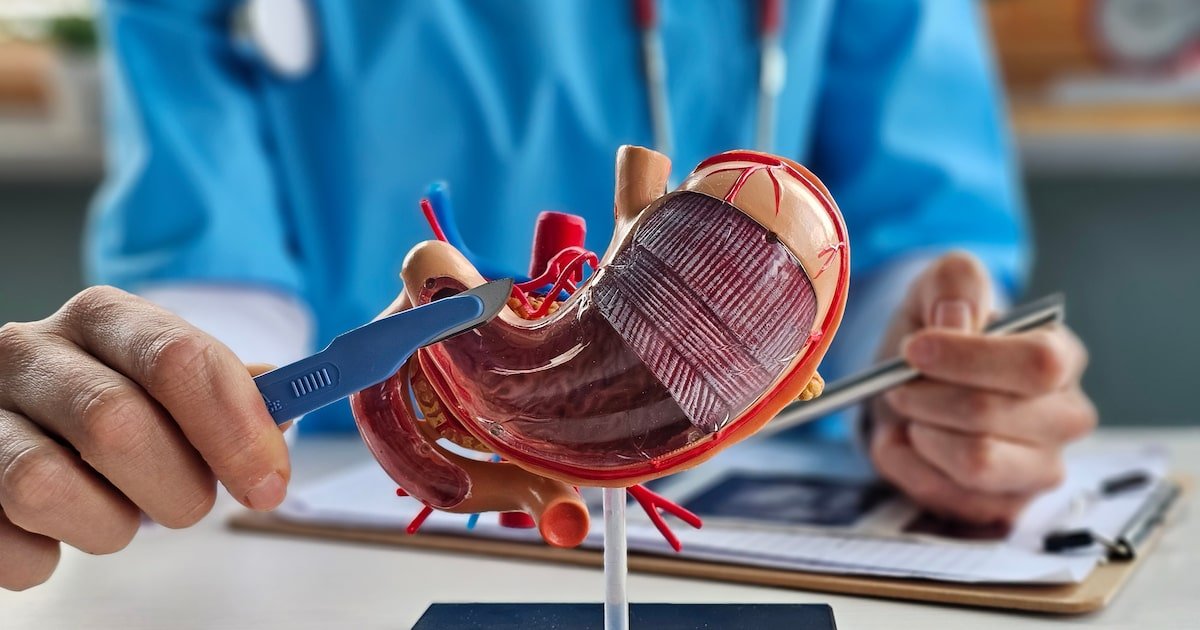
Embora a obesidade entre adolescentes seja cada vez mais prevalente, cirurgia bariátrica nesse grupo ainda é rara no SUS Foto: Nadzeya/Adobe Stock
Obesidade preocupa cada vez mais cedo
Nas últimas décadas, as taxas da doença têm crescido em todas as faixas etárias, principalmente entre adolescentes. Segundo a Organização Mundial da Saúde (OMS), os índices dobraram entre adultos desde 1990; entre jovens, quadruplicaram.
Em 2022, o Ministério da Saúde compartilhou que, naquele ano, até o início de outubro, mais de 4,4 milhões de adolescentes (10 a 19 anos) foram atendidos pelo SUS e, desses, quase 1,4 milhão receberam o diagnóstico de sobrepeso ou obesidade. Pedimos novos dados à pasta, que respondeu apenas que a prevalência de adolescentes atendidos pela atenção primária seria de 2,7%.
Um levantamento mais abrangente, publicado em 2023, pelo Observatório de Saúde na Infância (Observa Infância – Fiocruz/Unifase), porém, apontou que, em 2022, 14,2% das crianças brasileiras de até 5 anos viviam com sobrepeso ou obesidade. Entre os adolescentes (10 a 18 anos), a taxa era de 31,2%. Os pesquisadores compararam esses índices com as médias globais: o Brasil tem quase três vezes mais crianças com excesso de peso, e quase o dobro de adolescentes com obesidade.
Portanto, o número de bariátricas no SUS não reflete o tamanho do problema. Os especialistas enxergam algumas razões por trás disso. Em primeiro lugar, trata-se de um procedimento caro, que exige o acompanhamento de uma equipe multidisciplinar. Eles ainda citam o número reduzido de centros credenciados para realizar a operação — isso é um desafio também para os adultos.
O Ministério da Saúde afirma que o SUS conta com cerca de 120 unidades hospitalares que fazem bariátrica — mas não disse quantas atendem adolescentes. Também disse ter fortalecido o atendimento multiprofissional, com orientação nutricional, incentivo à atividade física e suporte psicológico. Segundo a pasta, o orçamento da atenção primária passou de R$ 35,3 bilhões, em 2022, para R$ 54,1 bilhões, em 2024.
Vale destacar que, durante a pandemia de covid-19, o número de cirurgias do tipo no SUS despencou em todas as faixas etárias. Os dados mostram sinais de recuperação, mas ainda sem alcançar o ritmo pré-pandemia. Quanto mais novo o paciente, menor tem sido a velocidade de recuperação.
Estigmas atrapalham
Na visão de endocrinologistas e cirurgiões, não dá para ignorar o fato de que o reconhecimento da obesidade como uma doença ainda é um desafio — e, mesmo quando isso acontece, ela segue subtratada. Somado a isso, a cirurgia bariátrica ainda é rodeada de medo, preconceito e desinformação, sobretudo quando os pacientes são adolescentes.
“Nem passa pela cabeça de alguns profissionais que é uma opção válida”, afirma Ricardo Cohen, chefe do Centro Especializado em Obesidade e Diabetes do Hospital Alemão Oswaldo Cruz e presidente mundial da Federação Internacional de Cirurgia da Obesidade e Distúrbios Metabólicos (IFSO). “As pessoas, inclusive a classe médica, têm uma perspectiva muito míope em relação à cirurgia no adolescente”, adiciona o médico Marcos Leão Vilas Boas, da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Diversos estudos mostram que a maioria dos adultos com obesidade já eram crianças com obesidade. Temos de intervir cada vez mais cedo e romper com essa inércia terapêutica
Felipe Alves, endocrinologista pediátrico
Como funciona uma cirurgia bariátrica
A obesidade é uma doença crônica, progressiva e multifatorial. Em outras palavras, é uma condição que não tem necessariamente uma cura (mas pode e deve ser tratada, o que garante qualidade de vida ao paciente), que avança ao longo do tempo (levando a complicações que vão de problemas articulares e cardiovasculares até um risco aumentado de vários tipos de câncer) e pode ter múltiplas causas que interagem entre si.
Antes de um paciente — seja adolescente ou adulto — receber a indicação de uma bariátrica, explica Alves, ele deve passar por todas as opções ditas clínicas possíveis, acompanhado por uma equipe multidisciplinar. Ou seja, além de endocrinologistas e cirurgiões, precisa ter o apoio de nutricionistas, educadores físicos e psicólogos. Mas a bariátrica não deve ser vista como a “última opção”, o que reforça estigmas. Essa trajetória envolve desde a terapia intensiva de mudança de estilo de vida até uso de medicações.
“Alguns pacientes não vão ter a perda de peso que precisamos para evitar as comorbidades. E, para esses, será indicada a cirurgia bariátrica”, comenta o médico.
A cirurgia bariátrica é um procedimento que, resumidamente, modifica a anatomia do sistema digestivo, reduzindo o tamanho do estômago e/ou alterando o “trajeto” do intestino. Mas, hoje, entende-se que seus efeitos vão muito além da restrição de consumo de alimentos ou absorção de nutrientes: ela tem impacto direto na secreção de hormônios envolvidos na regulação da fome e saciedade. Daí por que é chamada também de cirurgia metabólica.
Inclusive, os especialistas destacam que, mais do que a perda de peso (que pode chegar a 40%), o que mais interessa hoje são as alterações metabólicas, já que elas seriam as principais responsáveis por conter as comorbidades. Segundo eles, evidências têm apontado que, mesmo no paciente que tem um reganho de peso mais considerável após o procedimento, essas modificações metabólicas, por vezes, são mantidas.
Como em qualquer tratamento, a cirurgia pode trazer efeitos indesejados, que vão desde complicações relativas ao procedimento em si, como sangramento e infecções, até problemas no longo prazo, a exemplo de deficiências nutricionais e problemas ósseos. Segundo especialistas, eles são cada vez mais raros e manejáveis com um bom acompanhamento multiprofissional.
Afinal, quando o adolescente pode fazer bariátrica?
Em maio, o CFM publicou um novo consenso sobre cirurgia bariátrica e metabólica. As novas regras diminuíram a idade mínima para realização do procedimento para 14 anos, desde que o paciente apresente um índice de massa corporal (IMC) maior que 40 — isso não significa que haja uma proibição para pacientes ainda mais jovens, mas a cirurgia neles ocorre em nível experimental (ou seja, como parte de pesquisas).
A nova resolução estende os critérios de adultos para os adolescentes de 16 a 18 anos, que são:
- IMC igual ou superior a 40, independentemente da presença de comorbidade associada;
- IMC igual ou maior que 35, quando associado a pelo menos uma doença agravada pela obesidade;
- IMC igual ou superior a 30 e inferior a 35, quando o paciente apresenta complicações graves, como diabetes tipo 2, doença cardiovascular grave com lesão em órgão alvo, doença renal crônica precoce e apneia do sono grave.
A resolução do CFM não é automaticamente integrada pela ANS ou no SUS — no caso da rede pública, seria necessária a publicação de uma nova portaria do Ministério da Saúde. Nem a agência nem a pasta federal informaram um prazo para atualização das regras vigentes.
A ANS informou que os planos são obrigados a cobrir bariátricas em adolescentes de 16 a 18 anos que tenham “escore-z maior que +4” na análise do IMC. Esse é um tipo de índice que estima quantos “desvios-padrão” o IMC está acima da média da população de referência. O “+4” é um nível considerado extremo da obesidade — alguns especialistas dizem que esse critério é muito restritivo e atrasa o acesso do paciente a um tratamento eficaz, e que no “+3” já há uma chance grande de comorbidades importantes estarem instaladas, o que configura obesidade grave.
Além disso, segundo a ANS, é exigido que as epífises de crescimento estejam consolidadas — isto é, ter os ossos já completamente desenvolvidos. Alguns especialistas afirmam que as evidências apontam que esse tipo de exigência não faz sentido. No relatório que acompanha a nova resolução, o CFM afirma que a bariátrica não atrapalha o crescimento nem a puberdade dos adolescentes.
Ao Estadão, o Ministério da Saúde citou apenas as regras do Protocolo Clínico e Diretrizes Terapêuticas (PCDT) de Sobrepeso e Obesidade em Adultos, que autoriza procedimentos nos seguintes casos:
- Pacientes com IMC igual ou superior a 40, com ou sem comorbidades;
- ou com IMC igual ou superior a 35 associado a condições como diabetes, hipertensão, apneia do sono ou doenças articulares — desde que tenham realizado, por pelo menos dois anos, tratamento clínico sem sucesso.
Na portaria nº 424, de 2013, que liberou o procedimento em jovens entre 16 e 18 anos, a pasta exige — assim como a ANS — o “escore-z maior que +4″.
Na nova resolução do CFM, os médicos elogiam a extinção de uma regra que previa a possibilidade de bariátrica em pacientes com IMC ≥ 35 e comorbidades somente se estivessem há dois anos em tratamento clínico. Para os especialistas, trata-se de um conceito ultrapassado e que cria um cenário de “espera vigilante”, na qual o paciente segue exposto por mais tempo aos riscos da obesidade. De acordo com a nova resolução, basta o candidato ter passado por acompanhamento multidisciplinar.
O relatório do CFM destaca que as complicações que acompanham a obesidade, quando aparecem em uma fase mais precoce da vida, “tendem a ser mais agressivas e de tratamento mais difícil”.
Cohen faz uma analogia com um prédio de 10 andares pegando fogo. “Se apago quando está no segundo andar, o prejuízo é menor do que se for no nono. Esse é o raciocínio que tem de ser aplicado: é uma vida com menor qualidade e menor quantidade.”
Vilas Boas, que tem um dos maiores volumes de cirurgias bariátricas em adolescentes do mundo, chama a atenção ainda para os impactos psicossociais da obesidade. Afinal, ela pode ter um impacto profundo no desempenho profissional, financeiro e social desse futuro adulto. Diante de todo esse contexto, o médico costuma orientar pais de adolescentes com casos graves da doença a buscar a Justiça se houver dificuldade em realizar o procedimento.
No ano passado, uma pesquisa apresentada no Congresso Europeu de Obesidade mostrou que crianças com obesidade grave e sem acesso a tratamento podem ter uma expectativa de vida de apenas 39 anos.
A doença mais grave no adolescente é o preconceito, o isolamento social e o abuso verbal. Acompanho muitos jovens que abandonaram a escola e que, por conta da obesidade, vivem numa bolha dentro de casa
Marcos Leão Vilas Boas, cirurgião
Por isso, os especialistas concordam com a recomendação do CFM: jovens a partir dos 14 anos com obesidade grave têm indicação cirúrgica. Segundo eles, é a faixa na qual as evidências de eficácia e segurança são do mais alto grau.
No entanto, eles defendem que a regra não deveria ser tão inflexível. Isso porque há pacientes ainda mais jovens e com graus tão graves de obesidade que, após avaliação minuciosa de uma equipe multidisciplinar, podem ter indicação de bariátrica, com resultados promissores ao longo dos anos.
Sob o comando do cirurgião Manoel Carlos Prieto Velhote, professor livre-docente de Cirurgia Infantil da Faculdade de Medicina da USP, uma equipe do Instituto da Crianças do Hospital das Clínicas da USP faz bariátricas em pacientes mais jovens. Um dos objetivos do grupo é avançar nas discussões médicas e atualizar os protocolos vigentes. Em cerca de duas décadas, desde 2004, foram 105 procedimentos. O paciente mais novo tinha 12 anos.
Em breve, eles devem publicar um estudo que revisa os dados dessas duas décadas de experiência. Ao Estadão, adiantaram que perceberam que os pacientes tiveram uma taxa de perda de peso corporal total ainda melhor do que a encontrada na literatura mundial, com uma baixa ocorrência de reganho de peso. Além disso, não houve casos de complicações graves.
No SUS, médicos se sentem de mãos atadas
No sistema público de saúde, os únicos tratamentos disponíveis para pacientes com obesidade envolvem a mudança de estilo de vida, com foco em orientações sobre alimentação e exercício físico. Historicamente, no entanto, essas medidas têm surtido efeitos modestos, especialmente em pessoas com casos graves da doença — que, em geral, têm indicação de bariátrica.
Recentemente, uma comissão que avalia se novas tecnologias devem ser incorporadas ou não ao SUS rejeitou pedidos de incluir medicamentos injetáveis da classe dos análogos do GLP-1 — a semaglutida e a liraglutida, especificamente. Sociedades médicas lamentaram.
Os especialistas ouvidos pelo Estadão afirmam que é preciso facilitar o acesso à bariátrica, mas também oferecer opções medicamentosas. Elas serviriam para atender pacientes que ainda não têm indicação de cirurgia e poderiam melhorar o tratamento pós-cirúrgico.
Sem nenhuma opção medicamentosa no SUS, médicos dizem, por vezes, sentirem-se de mão atadas diante de pacientes. Na visão de alguns, a falta de medicamentos pode inclusive estimular os pacientes a ganharam ainda mais peso, agravando a doença, para pelo menos tentarem um tratamento mais eficaz como a bariátrica.
Hoje, muitas vezes, é como se a gente varresse a sujeira para baixo do tapete: não há muito o que oferecer, e poucas são as pessoas que correm atrás (do tratamento)
Alexei Volaco, professor de Endocrinologia e Metabologia da Escola de Medicina e Ciências da Vida da Pontifícia Universidade Católica do Paraná (PUCPR)
Obesidade é aprisionante, diz adolescente que passou por cirurgia
A cirurgia, assim como os novos medicamentos antiobesidade, não deve ser encarada como um atalho ou caminho mais fácil — como algumas pessoas ainda imaginam. Ela também não é como uma cura, mas sim parte de um tratamento contínuo de uma doença crônica. Uma forma melhor de enxergá-la é como um empurrãozinho em direção ao controle da doença, capaz de ajudar o tratamento a engrenar.
A estudante Bruna Dórea, de 17 anos, moradora de Salvador, na Bahia, sabe bem como é isso. Desde muito nova, Bruna esteve em guerra com sua relação com a comida e com o peso. Ela tentou de tudo, inclusive utilizou os análogos do GLP-1, mas nada produziu efeitos a longo prazo. Vivia em um eterno (e desestimulador) sobe-e-desce no peso. “É uma prisão. Uma luta constante contra você mesma”, fala.
Para casos graves, sempre vai ter necessidade de cirurgia, que é um ponto de inflexão muito intenso e bem marcado
Manoel Carlos Prieto Velhote, cirurgião
Ela tinha 13 anos quando lhe foi oferecida a opção de fazer uma bariátrica. Nunca imaginou que, tão nova, isso seria possível, mas topou. O plano de saúde, porém, recusou o pedido — ela imagina que a idade tenha sido o motivo. Enquanto isso, a doença progredia. “Eu tinha muita dificuldade para subir e descer escadas ou correr nas aulas de educação física. Cansava e ficava ofegante muito rápido.”
Três anos depois, após mais tentativas de controlar a doença sem sucesso, houve um novo pedido pela cirurgia e, dessa vez, ele foi aceito. Após o procedimento, ela diz ter se tornado “outra pessoa”, no bom sentido. “Consegui me adaptar e seguir a rotina de fazer exercício, além de me dar melhor com a comida. Quando você vê resultado, se torna algo mais fácil”, conta. “E ganhei confiança e segurança. Não tenho palavras para descrever o quão bom é estar bem comigo mesma.”
Bruna avalia que, embora a obesidade venha sendo cada vez mais discutida, falta reconhecê-la como uma doença. Por isso, ainda há muito preconceito e pouca visibilidade para tratamentos capazes de transformar vidas.